Донорство костного мозга: как я вступила в регистр и кому это может помочь
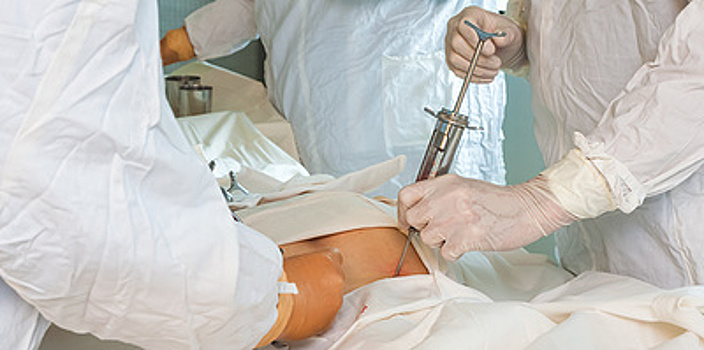
Тем не менее недавний опрос ВЦИОМ показал, что треть россиян готова стать донорами костного мозга, а в Минздраве этим летом сообщили, что в 2021 году в России появится федеральный регистр потенциальных доноров. Я решила вступить в него, чтобы узнать, как проходит процедура и опасна ли она для донора. Сергея спасла Любовь Сергей живет в Казани, играет в рок-группе и часто ездит на гастроли. Три года назад как раз во время гастролей ему стало плохо. Сначала слабость, головные боли. Потом — странные пятна на коже. Думал, что это последствия стресса и усталости. Выспится — и все пройдет. Врачи в Казани советовали делать спиртовые компрессы и не переживать. Диагноз "миелобластный лейкоз" поставили далеко не сразу и не в Казани, а в Уфе, куда его позвала на обследование теща, работающая врачом. В то, что у него смертельно опасное заболевание — рак крови, — поверить было сложно. При остром лейкозе костный мозг производит избыточное количество незрелых клеток крови, что приводит к дефициту тромбоцитов, лейкоцитов и эритроцитов. В зависимости от того, каких клеток не хватает больше всего, симптомы могут варьироваться от одышки и быстрой утомляемости до кровотечений и незаживающих ссадин или боли в костях и суставах. Сергея предупредили, что в Уфе его не вылечат, и они с женой отправились в Москву, чтобы попасть в НМИЦ гематологии. Брать его сначала не хотели — не было мест. Остаться разрешила директор центра. "Она говорит: "полежишь пока на какой-нибудь кушеточке. Место найдется в нужном отделении — мы тебя переведем". Место нашлось буквально на следующий день", — рассказывает Сергей. Потом были четыре курса химии, два — поддерживающей терапии. На третьем курсе Сергею сказали, что без пересадки костного мозга он не выживет. Подходящего донора нашли в Калининграде — женщину 43 лет. Критический возраст для донора, потому что сдавать кроветворные клетки можно только до 45, поскольку стволовые (незрелые, в данном случае — кроветворные) клетки молодых людей более активны. Больше Сергей о человеке, который мог спасти ему жизнь, ничего не знал. Летом 2017 года ему сделали пересадку. И снова слабость, боли, головокружение, температура, тошнота, бред, невозможность встать с кровати. Несколько месяцев после пересадки организм адаптируется к чужому костному мозгу и пытается восстановить уничтоженный химиотерапией иммунитет. Сергей много говорит о своем везении. Повезло, что взяли в больницу. Повезло, что был не один, что поддерживала жена. Что донор нашелся в российском регистре, а не в зарубежном, более дорогом. Что донор вообще нашелся. Повезло, что трансплантация прошла успешно, что сейчас у Сергея снова гастроли. Действительно, так везет далеко не всем. Этой осенью Сергей встретился со своим донором. Ее зовут Любовь. Костный мозг и зачем его сдавать Костный мозг часто путают со спинным, но они выполняют разные фугкции и относятся к разным системам организма. Спинной мозг находится в позвоночнике и отвечает за передачу сигналов от тела в головной мозг и обратно. Костный отношения к нервной системе не имеет и располагается в крупных костях в виде жидкой ткани. Это важнейший орган кроветворения, в котором из стволовых гемопоэтических (кроветворных) клеток образуются новые клетки крови взамен погибших. Трансплантацию донорских гемопоэтических клеток могут назначить пациентам с лейкозом, анемией, иммунодефицитом и другими заболеваниями. "Как правило, это наиболее агрессивные, прогностически неблагоприятные формы заболеваний, когда проблему не удается решить путем стандартной или нестандартной химиотерапии", — рассказывает Татьяна Гапонова, заместитель генерального директора НМИЦ гематологии, главный внештатный специалист-трансфузиолог Минздрава России. После успешной трансплантации клеток костного мозга иммунитет и кровь пациента становятся идентичными донорской, меняется даже группа, резус-фактор и набор хромосом (XX и XY). Для большинства пациентов это означает исцеление. Однако болезнь может вернуться. Самый опасный период — первый год после пересадки, но известны случаи, когда рецидив происходил через много лет после трансплантации. Донора костного мозга подбирают в специальных регистрах по признаку тканевой совместимости с больным. Найти донора очень непросто. Дело в том, что на поверхности клеток организма находятся так называемые антигены тканевой совместимости, которые распознают инородные клетки (например, бактерии и вирусы) и уничтожают их. Для того чтобы трансплантация клеток костного мозга прошла успешно, необходимо, чтобы наборы антигенов пациента и донора совпадали, иначе организм пациента и трансплантат попытаются уничтожить друг друга. Выдуманные страхи и реальные проблемы Если к донорству крови в России уже как-то привыкли, то донорство костного мозга по-прежнему остается для большинства россиян чем-то из ряда вон выходящим. "Главная проблема — это информированность потенциальных доноров и тех людей, которые даже не задумываются о том, что существует такая процедура и существуют люди, которым нужна пересадка костного мозга, — считает Максим Вепринцев, координатор направления "костный мозг" Donorsearch.ru, почетный донор Москвы. — Ходят нелепые истории о том, что донору костного мозга обязательно станет очень плохо, что ему будет больно всю жизнь, что он не сможет нормально ходить и так далее. С этим надо бороться". На самом деле для донора процедура забора клеток не представляет опасности. "Рисков практически нет, — рассказывает заведующий отделением гематологии Центральной клинической больницы Сергей Шамаханский. — Более того, есть даже польза, поскольку донор будет обязательно глубоко и внимательно обследован с целью выявления инфекционных и аутоиммунных патологий". По данным Минздрава, в России на данный момент пересадка гемопоэтических клеток нужна приблизительно 10 тыс. человек. Потенциальных доноров (то есть людей, сдавших кровь на проверку и внесенных в регистр) примерно в девять раз больше. И это — очень мало. Считается, что вероятность совпадения донора и пациента по признаку тканевой совместимости составляет приблизительно 1/1000, но на деле все зависит от генетических особенностей, поэтому найти донора в национальном регистре обычно значительно проще, чем в зарубежном. Тридцать минут, десять миллилитров "Нет, никакой специальной диеты не нужно. Только алкоголь нельзя за сутки, — торопливо, но без капли раздражения говорит девушка-администратор. — С собой нужен только паспорт. Ждем вас!" Для того чтобы войти в регистр доноров костного мозга, нужно сдать кровь на определение набора генов, отвечающих за тканевую совместимость, то есть пройти "типирование". Процедура недешевая — одни реактивы для проведения анализа стоят около 7 тыс. рублей, но все расходы берут на себя государство, благотворительные или медицинские центры. Материального поощрения для доноров костного мозга не предусмотрено. Сдавать кровь я поехала в Национальный медицинский исследовательский центр гематологии Минздрава РФ. В Москве найти место для сдачи анализа совсем не сложно, его принимают в нескольких государственных центрах, а также в отделениях Invitro или CMD. На месте нужно заполнить небольшую анкету. Персональные данные, номер телефона. Регистр обязуется хранить информацию обо мне в закодированном виде и уничтожить ее по моему требованию. Я обязуюсь не скрывать от врачей центра информацию о состоянии моего здоровья. Меня без очереди проводят в большой зал с донорскими креслами. Одноразовым шприцем берут 10 мл крови из вены. Скоро меня включат в регистр. Если я подойду кому-то как донор, мне позвонят и спросят, согласна ли я сдать кроветворные клетки. Случится ли это когда-нибудь — неизвестно. Донорство — это как? Александра Ахремцова вошла в регистр доноров костного мозга в 2015 году. Через год оказалось, что она может спасти кому-то жизнь. Девушка рассказывает, что никаких сомнений у нее не было. Страха — тоже. Может быть, потому, что к тому моменту она уже несколько лет была ведущим специалистом по работе с донорами НМИЦ гематологии и знала о донорстве если не все, то очень многое. Александра сдавала костный мозг через прокол подвздошной кости (самой крупной из костей таза). Операцию делают под наркозом, она занимает полчаса. Через прокол у пациента забирают приблизительно 10% костного мозга, который полностью восстанавливается примерно за неделю. "В тот же день я без проблем сама ходила, на следующий день уже ничто не говорило о том, что была какая-то процедура. Сначала ощущала что-то в районе прокола, как будто там синячок, даже меньше. Болезненными ощущениями я бы это не назвала", — говорит Александра. В последнее время большая часть доноров предпочитает сдавать клетки костного мозга через кровь. Перед процедурой донору делают уколы, выгоняющие кроветворные клетки в кровеносную систему. "Это похоже на сдачу тромбоцитов или плазмы. У донора берут из одной руки кровь, прогоняют ее через центрифугу, отделяют необходимые кровяные тельца, а все остальное возвращают обратно через другую руку. Я, как донор тромбоцитов, прохожу похожую процедуру раз в месяц", — рассказывает Дмитрий Кацуба, директор эндаумент-фонда в сфере донорства костного мозга и лечения онкологических заболеваний "Страна помогает". Процедура занимает приблизительно четыре часа, поскольку через центрифугу нужно прогнать большое количество крови. Во время донации доноры обычно смотрят кино или слушают музыку. Новые правила. Как залатать прорехи На данный момент в России есть несколько независимых друг от друга регистров доноров — частных и государственных. К 2021 году российские регистры собираются объединить в одну большую федеральную систему (на данный момент, по данным Минздрава, она содержит 90 тыс. потенциальных доноров) и разработать положения, регулирующие ее работу. Это значительно ускорит поиск доноров, что в некоторых случаях может спасти больным жизнь. Сейчас система взаимодействия между фондами и медицинскими организациями, осуществляющими поиск, недостаточно проработана. Кто, с кем и на каких основаниях должен делиться информацией, понятно далеко не всегда. "Национальный регистр им. Васи Перевозчикова (один из самых крупных в России — прим. ТАСС), который является негосударственным и не входит в объединенный (федеральный) регистр, — это "молчащий регистр" (его данные закрыты — прим. ТАСС), что делает невозможным его использование трансплантационными центрами для поиска доноров", — рассказывает Татьяна Гапонова. Минздрав планирует разработать правила хранения и передачи конфиденциальной информации о донорах, установить ответственность за ее потерю или разглашение. Ведомство обещает также установить источники и механизмы финансирования всех медицинских процедур, связанных с донорством и трансплантацией кроветворных стволовых клеток. "Сейчас трансплантация покрывается государственным финансированием. Раньше мы обращались к фондам или средствам пациентов на какие-то затраты (например, обследования доноров, транспортировка материала), но планируется все эти прорехи закрыть изменением закона", — объясняет Гапонова. В 2020 году 57 млн рублей из федерального бюджета будет направлено на создание федерального регистра. Возможно, благодаря этому регистр значительно пополнится, а квалифицированная помощь станет доступнее. И может быть, тогда везение Сергея станет нормой. Алена Фокеева